こんにちわ、脳神経外科・血管内治療専門医のべっせるです。
今回は、tPA投与を決定する際の考え方について説明します。
tPA投与の心構え
自分でtPAを投与するか判断できますか?
今回の記事の目的は、自分でtPA投与可能か判断できるようになることを目的とします。
もちろん研修医や若手脳外科・神経内科の先生は、最終的には上級医と相談して判断することとなります。しかし、相談するポイントが分からないでいると、相談する前に上級医に適応判断を先にされてしまい、自分の成長につながらない悪循環となります。
相談するポイントを理解するには、tPA投与の適応を自分で判断するという姿勢が必要です。
自分で判断する練習を積むための考え方を書きます。
まず、tPAはどの病型の脳梗塞に投与可能か知っていますか?
→全ての脳梗塞です
つまり、アテローム血栓性、ラクナ、心原性、その他の原因確定・未確定の脳梗塞全てです
(厳密に言うと、一過性脳虚血発作(TIA)もtPAの適応ですので、答えは全ての脳梗塞ではなく、全ての虚血性脳血管障害が正しいですが、TIAにtPA投与することは滅多に無いことですので全ての脳梗塞という認識で良いと思います)
脳卒中治療ガイドライン2021(改訂2023年)には、「静脈血栓溶解(rt-PA)療法適正治療指針第三版(2019年3月)に記載された除外項目、慎重投与項目に基づき治療適否を判断する」と書かれています。
その除外項目、慎重投与項目がこれです。

これだけだとかなりわかりにくいと思いますので、噛み砕いて書きます。
基本的に適応外(禁忌)がなければ投与可能なので、この項目を除外することに全力を尽くします。
慎重投与の項目は、禁忌項目の除外が終わった後、採血の結果待ち等で時間の余裕があれば考慮しましょう。1分でも早い治療介入が求められるため、禁忌項目を除外してすぐに投与できる状態が重要です。
患者が到着する前に考えておくこと
①発症時刻の確認
まずは発症時刻の確認です。
発症した際に目撃者がいるなど、発症時刻がわかる場合は、その時刻から4.5時間以内が適応です。
目撃者が無く発症時刻が分からない場合は「最後に正常だったと確認されている(最終健常時刻)」です。
最終健常時刻から4.5時間以内の場合もtPA適応です。
患者が片麻痺の状態を発見されたけど、いつから発症しているか分からない場合はどう考えれば良いでしょう。
例えば、朝6時の起床時に麻痺があることを発見され、最終健常時刻が前日夜9時、病院に朝7時半に到着した場合を考えます。
就寝中に脳梗塞を発症したと思われ最終健常時刻から4.5時間以上経過していますが、発症時刻によっては発症から4.5時間以内に病院に到着しておりtPA適応の可能性があります。
このような正確な発症時刻が分からないけど、発症から4.5時間以内の可能性がある脳梗塞に対して、
発症したのが4.5時間以内なのかを予想する方法として、頭部MRIのDWI/FLAIRミスマッチがあります。
DWI/FLAIRミスマッチとは
急性期脳梗塞において、頭部MRIのDWIは約30分ほどで高信号となるのに対し、FLAIRでは高信号となるのに約4.5時間ほどかかります
つまり、DWIが高信号で、FLAIRの信号上昇が無い場合(この状態をDWI/FLAIRミスマッチ陽性と言います)、4.5時間以内の脳梗塞の可能性が高いと判断できます
逆に、DWIで高信号(脳梗塞)の部分が、FLAIRでも高信号となっていれば、発症から4.5時間以上経過した脳梗塞の可能性が高くtPAの適応は乏しい、ということになります
よって、DWI/FLARミスマッチ陽性であれば、発症時刻不明の脳梗塞であってもtPAは禁忌ではありません
↓DWI/FLARIミスマッチ陽性の所見です(右がDWI)
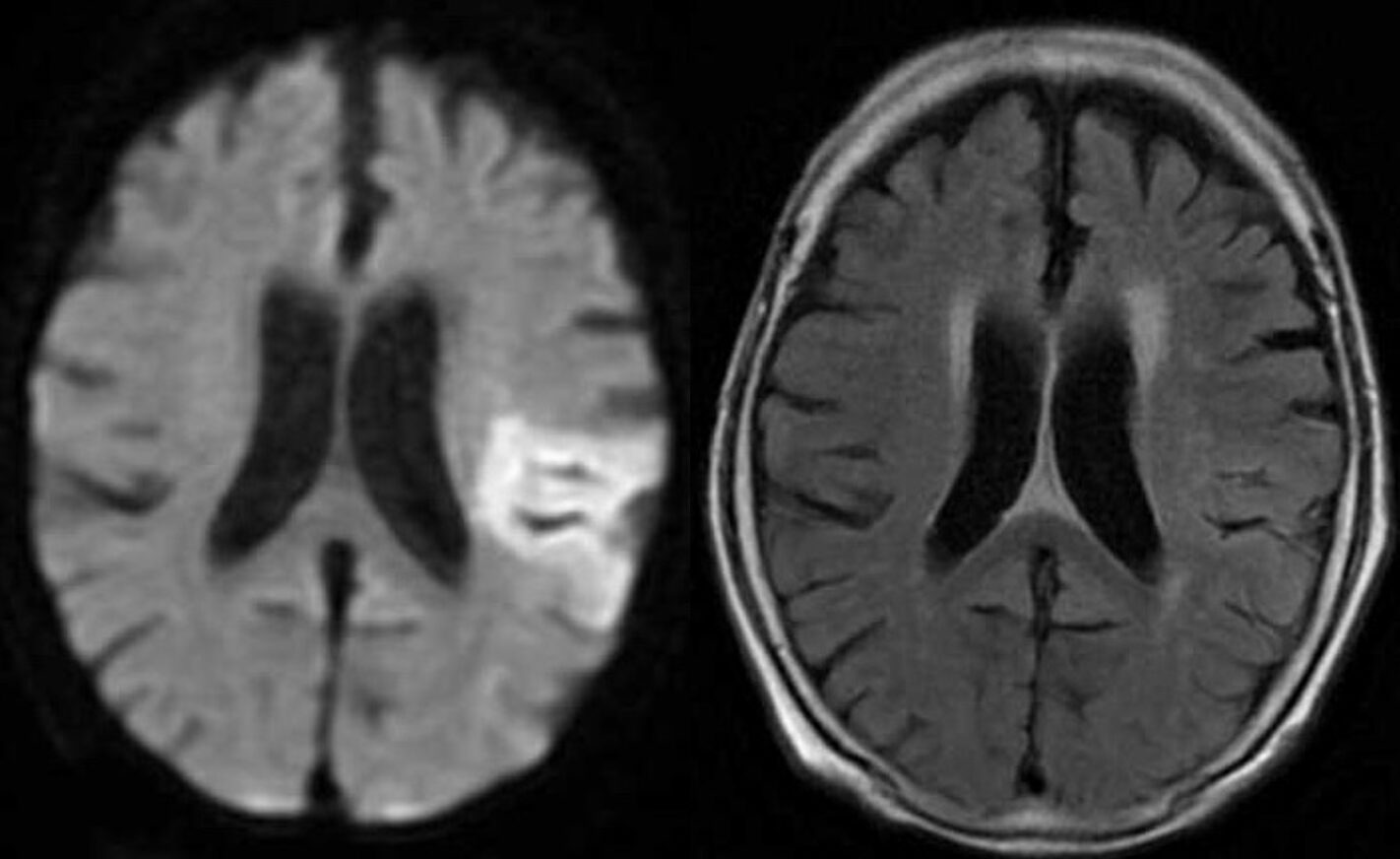
DWI/FLARIミスマッチ陽性であっても最終健常時刻から4.5時間以上経過している場合は、慎重投与項目になるので、上級医との相談が必須です。
②禁忌項目確認
次に禁忌の確認です。まず全ての禁忌項目を書き、救急隊などからの情報で事前に判断可能なものに青マーカーをつけます。
既往歴による禁忌
・非外傷性頭蓋内出血
・1ヶ月以内の脳梗塞
・3ヶ月以内の重篤な頭部脊髄の外傷あるいは手術
・21日以内の消化管あるいは尿路出血
・14日以内の大手術あるいは頭部以外の重篤な外傷
・アルテプラーゼによる過敏症
臨床所見による禁忌
・くも膜下出血の疑い
・急性大動脈解離の合併
・進行中の出血(頭蓋内、消化管、尿路、後腹膜、喀血)
・高血圧が持続(収縮期血圧>185mmHgまたは拡張期血圧110mmHg)し、降圧不能
・重篤な肝障害
・急性膵炎
・感染性心内膜炎(確定例)
血液所見による禁忌
・血糖値<50mg/dl、または>400mg/dl
・血小板10万以下
・PT-INR>1.7
・aPTT>40秒
・DOAC内服4時間以内
CT/MRI所見による禁忌
・広汎な早期虚血性変化
・圧排所見(正中構造偏位)
禁忌項目は多いので、来院後に全てを判断しようとすると時間のロスが大きくなります。
青マーカーでチェックをつけた来院前の事前情報で判断できるものは除外しておきましょう。
既往歴不明やDOAC内服時間不明の場合はtPA適応なしと考えます。
血糖値異常と高血圧は補正すればtPA投与可能です。
さらに、下記の臨床所見による禁忌項目は、それぞれ特徴的な臨床症状を示すものなので、これら4つの疾患の可能性に関して事前に検討しておきましょう。疑わしい場合は投与しない方が良いと思います。
臨床所見による禁忌
・くも膜下出血の疑い ←急激な強い頭痛
・急性大動脈解離の合併 ←胸痛・背部痛を伴う
・急性膵炎 ←腹痛・背部痛を伴う
・感染性心内膜炎 ←38度以上の発熱・心疾患の既往を伴う
急性大動脈解離に関しては、胸部Xp、頚部エコー、胸部CTのいずれかで評価が必須です。特に胸痛・背部痛がある方は、慎重に検査の確認をします。私の施設では胸部CTにて評価しています。
急性膵炎は最終的に採血にて膵酵素の上昇がないことを確認して否定します。
感染性心内膜炎は発熱や心疾患の既往がなければ無いものと判断します。
ここまで事前に検討・確認しておくのがBESTと思われます。
患者が到着してからの流れ
患者が到着してからは速やかにバイタル確認、神経診察、採血、画像検査へ行きます。
患者が到着する前に検討して絞り込んでおいた下記の禁忌項目を否定します。
臨床所見による禁忌
・くも膜下出血の疑い
・急性大動脈解離の合併
・高血圧が持続(収縮期血圧>185mmHgまたは拡張期血圧110mmHg)し、降圧不能
・重篤な肝障害
・急性膵炎
・感染性心内膜炎(確定例)
血液所見による禁忌
・血糖値<50mg/dl、または>400mg/dl
・血小板10万以下
・PT-INR>1.7
・aPTT>40秒
CT/MRI所見による禁忌
・広汎な早期虚血性変化
・圧排所見(正中構造偏位)
次のような流れで確認するとスムーズだと思います。
①バイタルチェックで38.0度以上の発熱が無いか(感染性心内膜炎の否定)、高血圧(収縮期血圧185mmHgまたは拡張期血圧110mmHg)が無いかを確認
↓
②神経診察にて迅速にNIHSSを評価
(NIHSSが5点以下や麻痺の無い軽症例やNIHSS26点以上の重症例、症状が急速に改善してきている場合は慎重投与項目であり相談必須)
↓
③CTにて頭蓋内出血や広汎な脳梗塞、急性大動脈解離を否定
↓
④MRIにて急性期脳梗塞の診断(ADC mapで低信号かつDWIで高信号)
DWI/FLAIRミスマッチがあるか、出血性変化(T2*やSWIでの信号低下)が無いかも確認
↓
⑤採血の結果を確認、肝障害(AST/ALTの3桁の上昇)、血小板、PT-INR、APTT、急性膵炎(アミラーゼやリパーゼの上昇)を確認
↓
⑥tPA投与
MRIは脳梗塞の診断だけではなく、発症時間の推定、血管閉塞部位の推定、側副血行路の評価、血栓の有無、出血性変化の有無等、脳梗塞の病態を把握するために情報量が多く上級医と一緒に確認することが必須です。
しかし、頭部MRIにおいてtPAの投与するかしないかにかかわる情報は「脳梗塞があるか(ADC mapで低信号かつDWIで高信号)」、「発症時間の推定(DWI/FLAIRミスマッチ)」、「出血性変化の有無(T2*やSWIでの信号低下の有無)」の3つです。
MRIの読影以外の部分はここに書いた流れを参考にしていただければ、若手でも適応について積極的に考えられると思います。
この流れは1例で、施設によって若干流れが異なると思います。例えば、頭部CTをスキップして頭部画像検査はいきなりMRIに行く施設もあります。出血性変化は頭部MRIでも否定できるからです。
しかし、ベースの考え方としては、記述した流れになっているはずです。
自分が若手の頃にこのような説明があったらな思うことを中心に書きました。参考にしていただければ幸いです。
コメント